O que é a Esclerodermia?
A Esclerodermia é uma doença do sistema imunológico, na qual ocorre o endurecimento da pele, que se torna espessa, lisa e sem elasticidade. A causa desta doença não é conhecida
Quais são os tipos de Esclerodermia?
Existem dois tipos de Esclerodermia: a forma sistêmica (Esclerose Sistêmica) e a forma localizada. A Esclerose Sistêmica afeta a pele e os órgãos internos do organismo. Esta forma é quatro vezes mais freqüente no sexo feminino que no sexo masculino e incide principalmente na quarta década. A forma localizada afeta uma área restrita da pele, poupando os órgãos internos. A Esclerodermia Localizada é mais comum nas crianças.
Quais são os tipos de Esclerodermia Localizada?
Existem dois tipos principais de Esclerodermia localizada: a morféia, e a esclerodermia linear. A morféia é a forma clínica mais comum e se apresenta como uma ou mais placas de pele espessada com graus variados de pigmentação. Na esclerodermia linear, as áreas de espessamento da pele são em forma de linha no sentido vertical do corpo.
A Esclerodermia localizada pode ser leve, com apenas leve atrofia (perda de tecido) da área afetada, mas em algumas ocasiões pode ser mais grave, extendendo-se aos tecidos subjacentes (tecido subcutâneo, músculos e ossos), podendo inclusive retardar o crescimento ósseo de uma criança.
Como é o tratamento da Esclerodermia Localizada?
Ainda não existe cura para a Esclerodermia Localizada. Alguns medicamentos orais e tópicos podem alterar a progressão da doença; no entanto, esta afecção geralmente se torna inativa e melhora espontaneamente. A fisioterapia é muito importante para preservar a mobilidade das articulações acometidas até que haja melhora do quadro cutâneo. Naqueles pacientes com extenso envolvimento da face, a cirurgia plástica reparadora tem apresentado bons resultados.
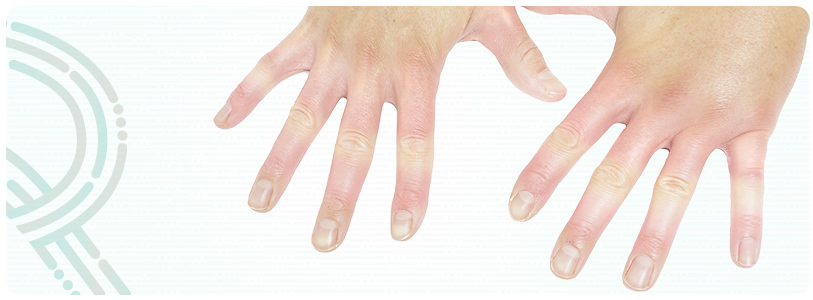
Quais são as manifestações clínicas da Esclerose Sistêmica?
Usualmente, a primeira manifestação clínica na Esclerose Sistêmica é o chamado fenômeno de Raynaud, que ocorre em mais de 90% dos pacientes. Esse fenômeno constitui-se em alterações da coloração dos dedos quando expostos ao frio ou ao estresse (tornam-se pálidos ou azulados quando da exposição à temperatura fria, ou avermelhados quando aquecidos). Acomete preferencialmente as mãos e os pés, mas pode também afetar as orelhas, a língua e o nariz. Além disso, pequenos cortes nas mãos podem apresentar uma cicatrização muito lenta, e por vezes evoluem espontaneamente para ulcerações. Associadas a essas alterações cutâneas também se observa na Esclerose Sistêmica, o acometimento pulmonar, gastrointestinal e cardíaco.
Quais são os tipos de Esclerose Sistêmica ?
A Esclerose Sistêmica é dividida em duas formas clínicas, de acordo com a extensão do acometimento da pele: limitada e difusa. A forma limitada tende a apresentar acometimento visceral mais leve que a forma difusa. A Esclerose Sistêmica Limitada freqüentemente é chamada de forma CREST. Este acrônimo significa: C de calcinose (depósitos cálcicos na pele); R de Raynaud; E de esôfago; S de esclerodactilia (em inglês, significa um afilamento que ocorre nos dedos desses pacientes); e T de telangiectasias (presença de alguns pequenos vasos visíveis sob a pele). Alguns desses pacientes com a forma limitada podem também apresentar uma condição chamada de hipertensão pulmonar. Esses pacientes podem permanecer sem sintomas ou podem apresentar falta de ar que varia de leve a bastante intensa.
Como é o tratamento da Esclerose Sistêmica?
Até o presente momento, não há cura para a Esclerose Sistêmica, mas existem tratamentos disponíveis. Para evitar o Fenômeno de Raynaud, deve-se manter as extremidades aquecidas com luvas e meias e evitar lavar as mãos com água fria. Além disso, há algumas terapêuticas sendo experimentadas e que podem representar uma esperança para o futuro, principalmente o transplante de medula óssea.
Fonte: Sociedade Brasileira de Reumatologia (SBR)
Este conteúdo é apenas um informe educativo e não substitui uma consulta presencial.
Para obter um diagnóstico preciso é necessária a consulta com um médico especializado.
